
Alerjik Nezle Belirtileri ve Tedavisi
Alerjik nezle, çevresel alerjenlere karşı burun mukozasının aşırı duyarlılığıyla ortaya çıkan bir rahatsızlıktır. Belirtileri arasında burun tıkanıklığı, akıntı ve gözlerde sulanma bulunur. Tedavi seçenekleri antihistaminikler, burun spreyleri ve yaşam tarzı değişikliklerini içerir. Erken müdahale önemlidir.
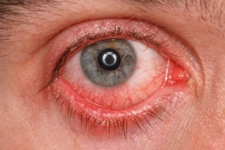
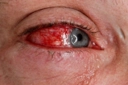
Alerjik Nezle Belirtileri ve Tedavisi Alerjik nezle, burun mukozasının alerjenlere karşı aşırı duyarlılığı sonucu gelişen bir durumdur. Bu durum, genellikle polen, toz, hayvan tüyü veya mantar sporları gibi çevresel alerjenlerin etkisiyle ortaya çıkar. Alerjik nezle, bireylerin yaşam kalitesini olumsuz yönde etkileyebilir ve çeşitli belirtilerle kendini gösterebilir. Alerjik Nezle Belirtileri Alerjik nezlenin belirtileri, alerjenle temastan sonra genellikle aniden başlar ve aşağıdaki gibi sıralanabilir:
Bu belirtiler, alerjenle temas süresine bağlı olarak değişiklik gösterebilir ve bazı bireylerde daha şiddetli hale gelebilir. Alerjik Nezle Türleri Alerjik nezle, genellikle iki ana türde sınıflandırılır:
Alerjik Nezle Nedenleri Alerjik nezle, çeşitli çevresel faktörler ve genetik yatkınlıklar sonucu gelişebilir. Aşağıdaki faktörler bu durumu tetikleyebilir:
Alerjik Nezle Tedavisi Alerjik nezlenin tedavisi, belirtileri hafifletmek ve alerjenlere karşı duyarlılığı azaltmak amacıyla çeşitli yöntemlerle gerçekleştirilir. Tedavi seçenekleri şunları içerebilir:
Ekstra Bilgiler Alerjik nezle tedavisinde erken müdahale oldukça önemlidir. Belirtiler başladığında, bir sağlık profesyoneline danışmak ve uygun tedavi yöntemleri hakkında bilgi almak gerekmektedir. Ayrıca, alerjik nezle ve diğer alerji türleri arasındaki farkları anlamak, doğru tedavi yöntemlerinin seçilmesine yardımcı olabilir. Son olarak, sağlıklı bir yaşam tarzı benimsemek, bağışıklık sistemini güçlendirebilir ve alerjik reaksiyonların şiddetini azaltabilir. Düzenli egzersiz, dengeli beslenme ve yeterli uyku, alerjik nezle ile başa çıkmada önemli rol oynar. |










































Alerjik nezle ile ilgili belirtileriniz varsa, bu durumun yaşam kalitenizi etkilediğini biliyorum. Sizde de burun kaşıntısı, hapşırma ya da tıkanıklık gibi şikayetler var mı? Özellikle mevsimsel değişikliklerde bu belirtiler artıyorsa, alerjenlerle ilgili bir test yaptırmayı düşünmeli misiniz? Tedavi sürecinde sizce en zorlayıcı kısım hangisi? İlaçların yan etkileri mi yoksa alerjenlerden kaçınmak mı? Bunları düşünmek önemli. Ayrıca, ailede alerji öyküsü olup olmadığını bilmek de teşhis açısından kritik. Bu konular üzerine konuşmak isterseniz, deneyimlerinizi paylaşabilirsiniz.
Serdengeçti, alerjik nezle gerçekten yaşam kalitesini önemli ölçüde etkileyebiliyor. Burun kaşıntısı, hapşırma ve tıkanıklık gibi belirtiler, özellikle mevsimsel değişikliklerde sıkça yaşanıyor. Eğer böyle belirtileriniz varsa, alerjenlerle ilgili bir test yaptırmak iyi bir fikir olabilir.
Tedavi Süreci açısından en zorlayıcı kısım kişiden kişiye değişebilir. Bazı insanlar ilaçların yan etkileriyle başa çıkmakta zorlanırken, bazıları alerjenlerden kaçınmanın zorluğunu hissediyor. Bu yüzden, hangi durumun sizin için daha zorlu olduğunu düşünmek önemlidir.
Aile Öyküsü de bu süreçte kritik bir rol oynuyor. Ailede alerji geçmişi varsa, bu durumun sizin üzerinizdeki etkilerini anlamak daha kolay olabilir. Eğer deneyimlerinizi paylaşmak isterseniz, bu konular üzerine konuşmak faydalı olabilir. Kendi tecrübeleriniz, başkalarına da ışık tutabilir.